Une simple coupure de cuisine, une opération ou une brûlure au soleil : derrière chaque lésion se cache un processus naturel d’une grande précision. La cicatrisation n’est pas qu’une histoire de « croûte qui tombe », mais une succession d’étapes coordonnées où cellules, vaisseaux et médiateurs chimiques se relaient. Comprendre ces mécanismes aide à mieux accompagner la guérison, éviter les infections et limiter les marques durables sur la peau. Imaginons Claire, 27 ans, qui se blesse au poignet en bricolant : en observant l’évolution de sa plaie, elle suit sans le savoir un véritable chantier biologique. À travers son cas et d’autres exemples, nous allons explorer comment l’organisme passe de l’inflammation à la réparation tissulaire, puis au remodelage final de la cicatrice. Ce regard éclairé permet aussi de distinguer ce qui relève d’une évolution normale d’une alerte nécessitant un avis médical.
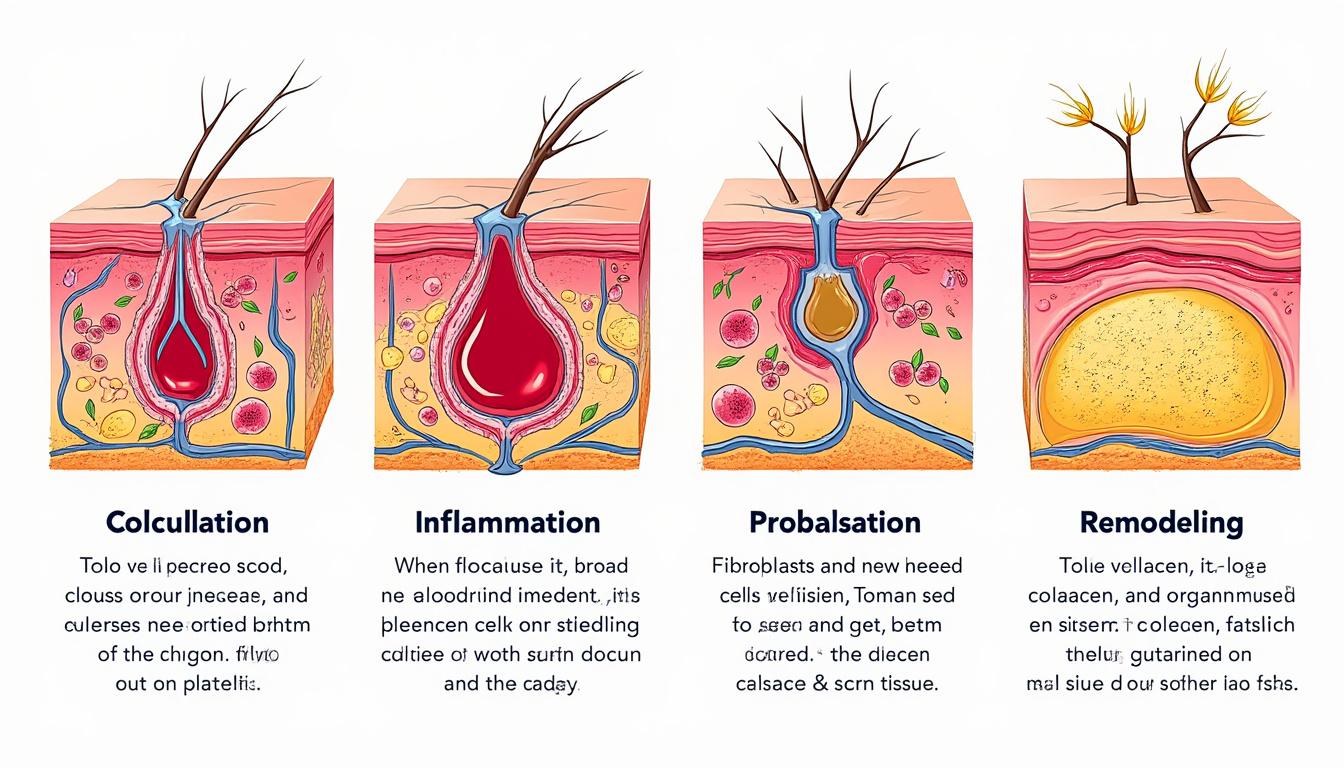
La cicatrisation commence dès la seconde où la peau est rompue. Le corps enclenche une succession de phases : phase de coagulation, inflammation, phase de prolifération et phase de remodelage. Chacune dépend de la précédente et la moindre perturbation peut rallonger la guérison ou altérer l’aspect final de la cicatrice.
AVANT DE LIRE
Associez chaque phase de cicatrisation à son rôle principal
Dans le cas de Claire, une plaie nette et peu profonde va se refermer en quelques jours, alors qu’une brûlure étendue ou un ulcère de jambe peuvent nécessiter des semaines de soins. Les tissus ne reviennent jamais exactement à l’état initial : la peau reconstruite est moins élastique et moins résistante, même si l’œil ne le perçoit plus. Cette réalité explique pourquoi un suivi sérieux, dès les premières heures, conditionne une cicatrisation durable et esthétique.

La phase de coagulation survient immédiatement après la blessure. Les vaisseaux se contractent, les plaquettes s’agrègent et un caillot se forme pour colmater la brèche. Cette étape a un double objectif : limiter la perte de sang et créer une sorte de « échafaudage » où les cellules de réparation pourront ensuite se fixer.
Chez un patient sous anticoagulants, comme on en rencontre souvent en consultation, cette étape est plus lente et le risque d’hématome augmente. Les conseils de base – compression locale, surélévation du membre, désinfection prudente – complètent alors ce travail biologique. Pour mieux comprendre cette prise en charge globale, il peut être utile de consulter des ressources dédiées à la gestion des traumatismes mineurs, comme cet article sur les blessures, ecchymoses et bosses, qui illustre bien l’importance d’une action rapide.
Une fois le saignement contrôlé, s’installe l’inflammation. Rougeur, chaleur, gonflement et parfois douleur : ces signes, qui inquiètent souvent, témoignent pourtant d’une activité intense. Les globules blancs affluent pour éliminer bactéries, débris cellulaires et tissus nécrosés. C’est la phase de détersion, véritable opération de nettoyage.
Dans cette période, le soin local est décisif : nettoyage quotidien, usage raisonné d’un antiseptique, pansement propre. Chez un adolescent sportif, par exemple, qui s’écorche régulièrement les genoux, négliger cette phase expose à l’infection et à un retard de cicatrisation. Une inflammation modérée est normale ; en revanche, une douleur croissante, un écoulement purulent ou une fièvre doivent alerter. La clé est d’accompagner ce nettoyage naturel sans l’entraver par des produits irritants ou des manipulations répétées.
Lorsque la plaie est propre, le corps peut enfin passer à la réparation tissulaire. C’est la phase de prolifération, où l’on voit parfois apparaître ce tissu rouge, granuleux, un peu fragile au fond de la plaie : le tissu de granulation. Il remplit peu à peu le creux et sert de socle à la future peau.
Au cœur de cette étape, les fibroblastes jouent un rôle clé. Ces cellules fabriquent du collagène et la matrice extracellulaire, autrement dit le « ciment » qui redonne structure et consistance au derme. Les petits vaisseaux se multiplient, apportant oxygène et nutriments, ce qui explique l’aspect rouge vif du tissu de granulation.
Maintenir la plaie en milieu légèrement humide avec une crème ou un pansement adapté favorise cette phase. Un jeune homme ayant subi un tatouage recouvert trop tôt d’un pansement occlusif non adapté peut voir, par exemple, la zone macérer et retarder cette reconstruction. À l’inverse, une hydratation maîtrisée et une protection contre les frottements raccourcissent sensiblement les délais de guérison.
Quand la profondeur est comblée, débute la réépithélialisation ou phase d’épidermisation. Les cellules de la couche superficielle de la peau migrent depuis les bords, se multiplient et recouvrent le tissu de granulation. Visuellement, la plaie se referme, la zone devient plus lisse, moins sensible, la couleur s’éclaircit progressivement.
Pour Claire, cette étape se traduit par une fine cicatrice rosée, parfois un peu tendue lorsqu’elle bouge le poignet. C’est le moment où les massages doux avec une crème dédiée, associés à des mouvements progressifs, aident à limiter les adhérences et à assouplir la peau. Le message essentiel est simple : une plaie qui se referme n’est pas une plaie « terminée », la surface cache encore un chantier en cours sous-jacent.
| Phase de cicatrisation | Mécanismes principaux | Signes visibles usuels | Actions recommandées |
|---|---|---|---|
| Phase de coagulation | Formation du caillot, vasoconstriction | Saignement qui se tarit, début de croûte | Compression, nettoyage doux, protection de la zone |
| Phase inflammatoire / détersion | Afflux de cellules immunitaires, élimination des débris | Rougeur, chaleur, gonflement modéré | Antisepsie quotidienne, surveillance des signes d’infection |
| Phase de prolifération | Action des fibroblastes, néo-vaisseaux, comblement | Tissu rouge granuleux, réduction de la profondeur | Maintien d’un milieu humide contrôlé, pansements adaptés |
| Phase de remodelage | Réorganisation du collagène, maturation cicatricielle | Cicatrice qui pâlit et s’assouplit | Massages réguliers, protection solaire, suivi si anomalie |
La phase de remodelage ou maturation commence dès les premiers jours mais peut se prolonger des mois, parfois au-delà d’un an pour de grandes plaies. Le collagène se réorganise, le tissu conjonctif se densifie et la cicatrice se raffermit. Malgré ce travail de fond, la peau réparée reste moins élastique et moins résistante, ce qui explique le risque de réouverture en cas de traumatisme.
On distingue deux grandes catégories. Les plaies aiguës (coupures, écorchures, plaies chirurgicales, brûlures limitées, radiodermites) suivent en général un déroulement ordonné de la cicatrisation, avec une guérison le plus souvent en moins d’un mois. Chez un étudiant opéré de l’appendicite, par exemple, la cicatrice abdominale devient rapidement discrète si les soins sont réguliers.
Les plaies chroniques (escarres, ulcères de jambe, plaies du pied diabétique) persistent au-delà de quatre à six semaines. Le processus naturel se dérègle : inflammation prolongée, infection fréquente, insuffisance de la réparation tissulaire. Des facteurs comme le diabète, l’obésité, la malnutrition, le tabagisme ou certains traitements lourds expliquent souvent cette lenteur. Dans ces situations, la maturation peut dépasser huit semaines et la cicatrice garde longtemps une teinte rouge.
Pour accompagner au mieux ces différentes étapes, quelques repères simples guident la pratique au quotidien. Ils valent autant pour une petite entaille domestique que pour une suture chirurgicale.
Pour compléter ces bonnes pratiques, certaines ressources pédagogiques en ligne détaillent la conduite à tenir dès les premières heures après un choc ou une coupure, comme ce guide consacré à la prise en charge rapide des blessures et ecchymoses. L’essentiel reste toujours le même : observer l’évolution, respecter le temps biologique de chaque phase, et intervenir sans tarder en cas de doute.